راز سلامتی
بررسی آخرین و جدیدترین اطلاعات پزشکیراز سلامتی
بررسی آخرین و جدیدترین اطلاعات پزشکیشایع ترین بیماری های دستگاه گوارش
دستگاه گوارش یکی از بزرگترین بخش های بدن است که از دهان شروع شده و تا انتهای مقعد امتداد می یابد. این بخش از بدن میتواند دچار بیماری ها و اختلالات متعددی گردد. آمار نشان میدهد حداقل 11% از افراد به بیماری های گوارشی (GI) مبتلا هستند، این بیماری ها می توانند به دلیل مشکلات عملکردی و ساختاری در دستگاه گوارش ایجاد شوند. برای اطلاعات بیشتر در مورد شایع ترین اختلالات دستگاه گوارش، ادامه مطلب را مطالعه کنید.
بیماری های دستگاه گوارش
بیماری های عملکردی دستگاه گوارش با علائم مزمن (طولانی مدت) دستگاه گوارش مشخص می شوند که به دلیل اختلال عملکرد دستگاه گوارش ایجاد می شوند. شایع ترین بیماری های عملکردی دستگاه گوارش شامل موارد زیر است:
سندرم روده تحریکپذیر
سندرم روده تحریکپذیر(IBS) یک بیماری مزمن است که روده بزرگ را تحت تاثیر قرار می دهد. این عارضه مستقیماً با هیچ نوع دیگر اختلال گوارشی مرتبط نیست. با این حال، می تواند در بیماران مبتلا به سایر اختلالات دستگاه گوارش، مانند بیماری التهابی روده (IBD) مشاهده شود.
IBS با علائمی زیر همراه است:
درد و گرفتگی شکم
نفخ و گاز
یبوست یا اسهال
ضعف جسمانی
سه نوع IBS وجود دارد. هر نوع به دلیل و با توجه به مشکلی که ایجاد می کنند؛ نامگذاری می شوند؛ از جمله:
IBS غالب یبوست (IBS-C)
اسهال IBS غالب (IBS-D)
IBS نوع مختلط (IBS-M)
تقریباً 3 تا 20 درصد از افراد از IBS رنج می برند. اگرچه IBS می تواند کیفیت زندگی افراد را به میزان قابل توجهی کاهش دهد، اما خطر ابتلا به سایر مشکلات گوارشی را افزایش نمی دهد و به احتمال زیاد باعث آسیب دائمی به دستگاه گوارش نمی شود.
رفلکس اسید
رفلکس اسید (GERD) که به عنوان رفلاکس معده به مری نیز شناخته می شود، وضعیتی است که موجب برگشت اسید معده به مری میشود. این مشکل به دو دلیل ایجاد میشود:
دهانه پایینی که مری را از معده جدا می کند، در زمانی که نباید شل می شود.
دهانه آن به حدی ضعیف می شود که اسید معده را در خود جای نمی دهد.
علائم رایج رفلاکس اسید عبارتند از:
سوزش سر دل (احساس سوزش در قفسه سینه)
نارسایی(زمانی که غذا بدون انقباض ماهیچه های شکم به سمت بالا میرود.)
درد قفسه سینه
حالت تهوع
مشکل یا درد در هنگام بلع
سرفه مزمن یا گرفتگی صدا
در برخی موارد، رفلاکس اسید درمان نشده می تواند منجر به عوارض جدی برای سلامتی شود، از جمله:
تشدید آسم
التهاب مری که می تواند باعث آسیب بافتی یا فرسایش مری شود.
زخم مری
خونریزی دستگاه گوارش
ایجاد تنگی که میتواند به اتساع مری نیاز داشته باشد.
مری بارت (آسیب به پوشش مری) که خطر ابتلا به سرطان مری را افزایش می دهد.
تخمین زده می شود 18 تا 28 درصد از مردم رفلاکس اسید معده داشته باشند.
یبوست
یبوست ، که یک مشکل عملکردی است، که اجابت مزاج (یا دفع مدفوع) را سخت می کند، در این موارد بیمار یا دفع مدفوع نداشته و کمتر از سه بار در هفته دفع مدفوع دارد. یبوست معمولاً به دلیل کمبود فیبر در رژیم غذایی یا اختلال در رژیم غذایی ایجاد می شود.
یبوست باعث می شود در حین اجابت مزاج فشار زیادی را به مقعد وارد کنید و بعد از آن احتمال بروز عوارض دیگری مثل شقاق و هموروئید وجود دارد. یبوست به ندرت نشانه یک بیماری جدی تر است
شما می توانید یبوست خود را با موارد زیر درمان کنید:
مقدار فیبر و آب را در رژیم غذایی خود افزایش دهید.
به طور منظم ورزش کنید.
مصرف ملین ها تحت نظر پزشک نیز می تواند در رفع یبوست موثر باشد.
سوء هاضمه
سوء هاضمه اصطلاحی است که برای توصیف علائم مکرر یا مزمن به کار می رود. تصور میشود، این شرایط به دلیل التهاب در دستگاه گوارش فوقانی و به دنبال عفونت یا واکنش آلرژیک ایجاد میشود. با این حال، هنوز به طور کامل علت این وضعی
مشخص نشده است.
علائم سوء هاضمه عبارتند از:
احساس سیری زود هنگام در طول وعده غذایی و ناتوانی در تمام کردن غذا
احساس سیری قبل یا برای مدت طولانی بعد از غذا
درد یا سوزش در قسمت بالای شکم
کند شدن تخلیه معده
حالت تهوع
سوزش سردل
کاهش وزن ناخواسته
سوء هاضمه اغلب با سرطان معده، زخم معده و وضعیتی به نام رفلاکس ازوفاژیت ، که آسیبی به مری ناشی از ریفلاکس اسید است، اشتباه گرفته می شود.
هموروئید (بواسیر)
هموروئید یا همان بیماری بواسیر سیاهرگها یا رگهای خونی متورم یا ملتهب در داخل یا اطراف مقعد هستند. این وضعیت در نتیجه اعمال فشار و کشش در عضله مقعدی ایجاد میشود. این بیماری به دو نوع داخلی و خارجی تقسیم میشود. اگر سیاهرگ های آسیب دیده داخل کانال مقعد باشد، بواسیر داخلی و اگر سیاهرگ های آسیب دیده زیر پوست اطراف مقعد باشد، بواسیر خارجی است
علائم اصلی هموروئید عبارتند از:
مشاهده خون قرمز روشن روی دستمال توالت، در توالت یا روی مدفوع
تحریک یا درد در اطراف مقعد
توده سفت یا تورم در اطراف مقعد
خارش در ناحیه مقعد
تقریباً 50 درصد افراد بالای 50 سال به هموروئید مبتلا هستند. افرادی که در حین اجابت مزاج زور میزنند، برای مدت طولانی در توالت مینشینند یا از یبوست مزمن یا اسهال رنج میبرند، بیشتر در معرض ابتلا به هموروئید هستند. همچنین عوامل زیر خطر ابتلا به هموروئید را افزایش می دهند:
رژیم غذایی کم فیبر
باردار بودن
سن بالای 50 سال
دیورتیکولوز
دیورتیکولوز وضعیتی است که در اثر تورم و برآمدگی کیسه های کوچک داخل روده به نام دیورتیکول ایجاد می شود.
این بیماری یکی از رایج ترین مشکلات دستگاه گوارش است. در صورتی که دیورتیکولوز عفونی و ملتهب شود، دیورتیکولیت نامیده میشود.
در اکثر افراد دیورتیکولوز بدون علامت ظاهر میشود، اما در برخی دیگر ممکن است علائم زیر را ایجاد کند.
درد در قسمت پایین سمت چپ شکم
یبوست یا اسهال
تب
لرز
حالت تهوع و/یا استفراغ
دیورتیکولوز بیماری بسیار شایعی است. تخمین زده می شود که 50 درصد افراد بالای 60 سال و 70 درصد بالای 80 سال به آن مبتلا باشند. همه موارد دیورتیکولوز به دیورتیکولیت تبدیل نمی شوند. برآوردها نشان می دهد که تقریباً از هر 5 نفر مبتلا به دیورتیکولوز 1 نفر به دیورتیکولیت مبتلا میشود.
کولیت
کولیت اصطلاحی است که برای توصیف التهاب روده بزرگ استفاده می شود.
علائم مرتبط با اکثر انواع کولیت عبارتند از:
گرفتگی و درد شکم
نفخ
اسهال
خون در مدفوع
نیاز فوری به تخلیه روده ها
تب
لرز
استفراغ
کاهش وزن بی دلیل
کولیت و IBD
اگرچه کولیت می تواند نوعی از IBD باشد، اما همه انواع کولیت، این بیماری نیستند. به عنوان مثال، کولیت اولسراتیو و کولیت میکروسکوپی به عنوان IBD طبقه بندی می شوند، اما کولیت کاذب غشایی اینطور نیست. با این حال، شیوع آن در بیماران مبتلا به IBD بیشتر است و معمولاً پیامدهای بدتری را به همراه دارد.
شقاق مقعد
شقاق مقعد پارگی های کوچکی در بافت نازک و مرطوب مقعد (مخاط ) است. این بیماری زمانی رخ می دهد که مخاط بیش از ظرفیت خود کشیده شود. این بیماری معمولاً در نتیجه ی یبوست و اسهال مزمن رخ می دهد.
علائم مرتبط با شقاق مقعدی عبارتند از:
درد در حین و/یا بعد از اجابت مزاج
بریدگی یا پارگی قابل مشاهده در ناحیه مقعد
خون قرمز روشن در حین یا پس از اجابت مزاج
شقاق مقعدی اغلب در افراد مبتلا به یبوست دیده می شود. همچنین این بیماری با شرایط زیر بیشتر مشاهده میشود:
اسهال مزمن
بارداری
زایمان
رابطه مقعدی
جراحی مقعد
اگر شقاق در طی 2 هفته با مراقبت های خانگی و مصرف پماد بهبود نیابد، باید برای درمان قطعی و جراحی آماده شوید.
فیستول مقعدی
فیستول مقعدی، تونل یا مسیری غیر طبیعی است که بین مقعد و پوست اطراف مقعدی ایجاد میشود. عامل این بیماری عفونت طولانی مدت و درمان نشده، مثل آبسه است.
علائم فیستول مقعدی عبارتند از:
درد
ترشحات چرکی و خونی از مقعد
تشکیل آبسه
تب
لرز
قرمزی اطراف دهانه مقعد که ممکن است با خارش یا درد همراه باشد
احساس کلی خستگی یا بیماری
سپسیس(یک پاسخ بیولوژیکی تهدید کننده زندگی به عفونت در جریان خون)
فیستول مقعد و IBS
اگرچه فیستول مقعدی ممکن است در هر فردی ایجاد شود، اما افراد مبتلا به IBD یا اسهال مزمن یا افرادی که تحت درمان پرتودرمانی برای سرطان رکتوم هستند، بیشتر در معرض خطر این بیماری هستند.
پولیپ یا سرطان روده بزرگ
پولیپ روده بزرگ توده هایی از سلول ها داخل روده بزرگ هستند، که رشد آنها از کنترل خارج شده است. اغلب پولیپ ها بی ضرر هستند، اما برخی ممکن است در عرض 5 تا 15 سال پس از تشکیل به سرطان روده بزرگ تبدیل شوند. علت دقیق رشد این سلول ها مشخص نیست.
بسیاری از افراد مبتلا به پولیپ روده بزرگ علائمی ندارند. با این حال، هنگامی که علائم ظاهر می شوند، می توانند شامل موارد زیر باشند:
خون ریزی
درد شکم
تورم
تغییر در عادات روده
اسهال
کمبود پتاسیم
اگر پولیپ ها تبدیل به سرطان شوند، می توانند با علائم دیگری همراه شوند، مانند:
تغییر در عادات روده
باریک شدن مدفوع
اسهال یا یبوست
احساس اینکه بعد از اجابت مزاج، روده هایتان را خالی نکرده اید
خونریزی از رکتوم
مدفوع خونی
گرفتگی و درد شکم
ضعف و خستگی
کاهش وزن بی دلیل
تشخیص و درمان
تشخیص و درمان بیماری های گوارشی بسته به نوع، علت و شدت بیماری بستگی دارد. جهت تشخیص بیماری پزشک تاریخچه سلامت، عادات سبک زندگی و علائم شما را بررسی می نماید.
معمولاً از آزمایشات زیر جهت تشخیص بیماری گوارشی استفاده میشود:
کولونوسکوپی
آندوسکوپی دستگاه گوارش فوقانی
آندوسکوپی کپسولی
کلانژیوپانکراتوگرافی رتروگراد آندوسکوپی(ERCP)
سونوگرافی آندوسکوپی
درمان مشکلات گوارشی، تنها پس از تشخیص صحیح انجام می شود. در برخی موارد، تغییر رژیم غذایی و عادات سبک زندگی ممکن است، برای کمک به تسکین برخی از انواع بیماریهای گوارشی کافی باشد. اگر تغییر رژیم غذایی و سبک زندگی کافی نباشد، پزشک احتمالاً داروهای خاصی را برای وضعیت شما تجویز می کند.
به عنوان مثال، اگر عفونت باکتریایی مقصر علائم باشد، ممکن است از آنتی بیوتیک استفاده شود. با این حال، اگر به یک بیماری مزمن مبتلا باشید، باید از داروهای دیگری استفاده کنید.
برخی از داروهای مورد استفاده برای درمان بیماری های گوارشی مختلف عبارتند از:
آنتی اسیدها برای رفلاکس اسید
ضد اسهال برای اسهال مزمن
نرم کننده یا ملین مدفوع برای یبوست مزمن
داروهای تجویزی برای علائم ناشی از اضطراب
داروهای ضد افسردگی برای علائم IBS
داروهای طراحی شده برای کاهش التهاب روده بزرگ
چه زمانی به پزشک مراجعه کنیم؟
اگر هر یک از علائم بیماری ها را تجربه می کنید، در اولین فرصت به پزشک مراجعه کنید. همچنین در صورتی که هر یک از علائم زیر را تجربه می کنید، اورژانسی به پزشک مراجعه کنید:
خونریزی
درد
خارش و سوزش
تب
کاهش وزن بی دلیل
پیشگیری از بیماری های گوارشی
در حالی که نمی توان از همه بیماری های دستگاه گوارش پیشگیری کرد، بهترین راه برای جلوگیری از آنها، داشتن یک سبک زندگی سالم است. برای این منظور نکات زیر را رعایت کنید:
داشتن یک رژیم غذایی سالم با میوه ها، سبزیجات و مقدار مناسب فیبر
خواب کافی
نوشیدن آب کافی و هیدراته نگه داشتن بدن
کنترل استرس (سطوح بالای استرس ممکن است با شروع برخی بیماری های گوارشی مرتبط باشد، بنابراین محدود کردن استرس در صورت امکان و انجام تکنیک های کاهش استرس ممکن است در پیشگیری از بیماری های گوارشی مفید باشد. )
ورزش (ورزش ممکن است به خودی خود از بیماری گوارشی جلوگیری نکند، اما می تواند در افرادی که به طور منظم فعالیت بدنی دارند، از شعله ور شدن آن جلوگیری کند.)
تحقیقات نشان داده است که میتوانید با حذف یا اجتناب از مصرف الکل، تنباکو، یا داروهای ضدالتهابی غیراستروئیدی (NSAIDs) از بیماری گوارشی جلوگیری کنید.
درمان زگیل دست و پا
بیماری زگیل دست و پا یکی از انواع شایع بیماری های پوستی است. این بیماری شبیه به توده های غیر سرطانی و برجسته روی نقاط مختلفی از بدن اثر می گذارد و اکثر افراد در مقاطعی از زندگی دچار بیماری می شوند. زگیل کف دست و کف پا اغلب در کودکان و نوجوانان مشاهده می شود. خوشبختانه با روشهای نوین درمان مثل لیزر میتوان در کمتر از نیم ساعت بدون درد یا خونریزی این زگیل ها را از بین ببرد.
زگیل دست و پا چیست؟
زگیل هایی که روی دست یا کف پا ایجاد می شوند، به زگیل های معمولی معروف هستند. این نوع از زگیل ها توده های برجسته ای هستند، که به صورت منفرد یا خوشه ای (به هم پیوسته) بر روی نقاط مختلف بدن علی الخصوص روی دست یا کف آن و یا کف پا ایجاد می شوند. رنگ زگیل ها معمولاً شبیه به رنگ پوست و یا کمی تیره تر از آن است.
امکان ایجاد زگیل روی نواحی تناسلی، زگیل واژن و زگیل مقعد نیز وجود دارد، اما ماهیت این زگیل ها و نیز ویروس هایی که باعث ایجاد زگیل در این نواحی میشود، کاملا متفاوت است.
علائم زگیل دست و پا
انواع مختلفی از زگیل با علائم متفاوتی وجود دارد که از نظر ظاهر و شکل متفاوت هستند برخی از مهمترین علائم زگیل های دست و پا عبارتند از؛
شکل ظاهری زگیل دست و پا
زگیل ها معمولا ظاهری گرد یا بیضی شکل دارند.
سطح زگیل ها ناهموار و یا نامنظم به شکل گل کلم است.
زگیل روی بند انگشتان کف دست یا کف پا ایجاد میشود.
از نظر اندازه ممکن است از ۱ تا ۱۰ میلی متر قطر داشته باشند.
رنگ زگیل ها اغلب کمی تیره تر از رنگ پوست و یا سفید رنگ است.
زگیل ها ممکن است صاف و یا برجسته باشند.
از آنجایی که زگیل های کف پا وزن بدن را تحمل می کنند ممکن است کمی دردناک باشند.
علائم همراه با توده های زگیل
خارش و سوزش
قرمزی و التهاب
درد
خونریزی
عفونت
ممکن است همه بیماران تمامی این علائم را با هم تجربه نکنند، و یا هیچ یک از علائم همراه با زگیل را نداشته باشند.
برخی افراد ظاهر زگیل را با دانه های سیاه توصیف می کنند. نقاط یا لکه های کوچک سیاه رنگ در زگیل را گاهی اوقات “دانه” زگیل می نامند. با این حال، اینها به هیچ وجه دانه نیستند، آنها در واقع رگ های خونی کوچک هستند.
علت زگیل روی دست و پا
این بیماری ناشی از درگیری با نوعی عفونت ویروسی به نام اچ پی وی ایجاد می شود. چند نوع خاص از این ویروس میتواند باعث ایجاد زگیل روی کف دست و پا شود.
عملکرد این ویروس باعث ایجاد ترشح اضافی کراتین، یک پروتئین سخت در لایه بالایی پوست میشود، در نتیجه این کراتین بافت خشن و سختی به نام زگیل را روی پوست ایجاد می کند.
این ویروس به شدت مسری است و با اولین تماس پوستی از فردی به فرد دیگر منتقل میشود.
روش های انتقال
همانطور که ذکر شد ویروس HPV به شدت مسری است و با تماس پوست با پوست آلوده به این ویروس منتقل می شود،همچنین احتمال انتقال این عفونت از طریق تماس با اشیا، سطوح آلوده مثل تماس با سطح استخر نیز امکان پذیر است. پوست خیس و مرطوب یا پوست آسیب دیده راحت ترین ویروس را دریافت میکند.
در ضمن ممکن است شخص هفته ها یاماها ناقل ویروس باشد اما زگیل مشاهده نشود.
تشخیص
بیشتر زگیل ها به راحتی قابل شناسایی هستند، زیرا زگیل ها معمولاً شکل ظاهر مشابهی دارند. اگر متوجه زائده یا توده غیر طبیعی روی پوست خود شدید، باید در اولین فرصت به متخصص مراجعه کنید. احتمالاً زمانی که به پزشک مراجعه می کنید، سوالات زیر از بیمار پرسیده میشود.
آیا زگیل ها خونریزی می کند؟
آیا متوجه تغییر ظاهری در این توده ها شده اید؟
آیا اندازه زگیل ها در حال گسترش است؟
آیا با زگیل ها درد همراه است؟
چه زمانی باید به پزشک مراجعه کرد؟
در صورتی که:
زگیل باعث درد یا تغییر رنگ می شود
زگیل گسترش می یابد، به درمان پاسخ نمی دهد یا اغلب عود می کند
فرد سیستم ایمنی ضعیف دارد.
اگر در مورد اینکه این توده ها زگیل های معمولی هستند یا یک بیماری متفاوت، تردید دارید.
برای تشخیص و درمان این بیماری می بایست به متخصص جراح عمومی مراجعه کنید.
درمان زگیل دست و پا
اغلب زگیل های دست و پا بی ضرر هستند، با این حال باید به سرعت درمان شوند، زیرا در مدت زمان کوتاهی زگیل ها رشد کرده و توده های کوچک و بزرگی از آنها روی سطح پوست دست و پا ایجاد می کند. روشهای مختلفی برای درمان یا از بین بردن زگیل ها روی کف دست و پا وجود دارد که در ادامه مفصلا به بررسی هر یک می پردازیم:
درمان زگیل دست و پا با لیزر
بهترین راه فوری و قطعی برای درمان و از بین بردن زگیل کف دست یا پا لیزر است. در این روش با تابش اشعه لیزر توده های زگیل روی سطح پوست پاکسازی می شوند. لیزر بدون آسیب به پوست از به جا ماندن اسکار یا جای زخم جلوگیری می کند. بعد از درمان با لیزر هم نیاز به مراقبت ویژه و یا استراحت در منزل نیست.
لیزر را میتوانید در کلینیک یا مطب پزشک و سرپایی انجام دهید. در ضمن لیزر برخلاف دیگر روشها که به چندین جلسه تکرار نیاز دارند، تنها در یک جلسه انجام میشود.
درمان بواسیر داخلی چیست؟ علائم هموروئید داخلی درجه ۳،۲،۱ و ۴
بیماری بواسیر(هموروئید) شایع ترین عارضه مقعدی است که تقریبا ۵۰% از افراد جامعه را برای یکبار هم شده در طول زندگی درگیر می نماید. این بیماری به دو نوع داخلی و خارجی تقسیم میشود. در ادامه این صفحه قصد داریم به بررسی کامل بواسیر داخلی، علت ها، علائم و روشهای درمان آن بپردازیم:
بواسیر داخلی چیست؟
انواع بواسیر
بیماری بواسیر داخلی یا هموروئید داخلی (Internal hemorrhoids) به تورم، گشاد شدن یا برجستگی دیواره عروق و سیاهرگ های داخل کانال مقعد گفته میشود. این بیماری شبیه به تودههای گوشتی و متورم داخل کانال مقعد ایجاد میشوند، و به تدریج و با پیشرفت بیماری این توده ها از مقعد خارج میشوند. نوع دیگری از این بیماری زیر پوست اطراف مقعد ایجاد شده و با نام بواسیر خارجی شناخته میشود.
درمان بواسیر داخلی
برای درمان بواسیر داخلی باید توده های متورم هموروئید داخل مقعد توسط روشهای جراحی از رکتوم (راست روده) خارج شود. برای انجام جراحی روشهای متعددی وجود دارد که در ادامه به بررسی هریک میپردازیم:
درمان بواسیر داخلی با لیزر
درمان هموروئید داخلی با لیزر جدیدترین و نیز بهترین روش برای درمان این بیماری است. در این روش سرپایی که اغلب در کلینیک پزشک انجام میشود، با تابش بی وقفه اشعه لیزر به توده متورم آن را از بین میبرند. لیزر فقط با یک بی حسی موضعی و بدون درد یا خونریزی این عارضه دردناک را از بین میبرد.
از مزایای درمان با این روش میتوانیم از این موارد یاد کنیم:
درمان سرپایی و بدون نیاز به بیهوشی
درمان قطعی تنها در یک جلسه
درمان فوری مناسب برای انواع هموروئید داخلی و خارجی
صرفه جویی در زمان و هزینه ها
بدون نیاز به دوره نقاهت در منزل
جراحی
در این روش قدیمی جراحی هموروئید با استفاده از تیغ جراحی توده هموروئید را بریده و از مقعد خارج کرده و سپس بخیه میزنند. مهمترین مشکل این جراحی احتمال بالای عفونت و نیز خطر آسیب عضله ی اسفنکتر مقعدی است که میتواند در نتیجه ی آن بیمار دچار بی اختیاری در کنترل مدفوع و گاز روده شود. از دیگر معایب درمان با این روش میتوانیم به این موارد اشاره کنیم:
نیاز به بستری در بیمارستان
صرف زمان و هزینه بیشتر
نیاز به حداقل دو هفته استراحت در منزل
احتمال عفونت و بی اختیاری
درمان خانگی
روشهای خانگی نمیتوانند درمان قطعی این بیماری باشند، با این حال میتوانند در کنترل علائم و نیز بهبودی سریعتر بعد از لیزر و هموروئیدکتومی موثر عمل کنند. از روشهای درمان خانگی این بیماری میتوانیم به این موارد اشاره کنیم :
مصرف فیبر : فیبر ماده ای نامحلول است که با افزایش حجم مدفوع، یبوست را درمان میکند. فیبر در انواع میوه ها، سبزیجات و غلات یافت میشود.
مایعات : راه دیگر فوری برای درمان یبوست، نوشیدن آب و مایعات فاقد کافئین است. حداقل ۸ لیوان آب در طول روز بنوشید.
کمپرس گرم : نشستن در آب گرم یا استفاده از کمپرس گرم میتواند در کاهش درد موثر باشد.
درمان گیاهی
برای درمان بواسیر داخلی با روشهای گیاهی میتوانید روشهای زیر را انجام دهید.
روغن نارگیل : استفاده از این روغن با مرطوب کردن داخل مقعد میتواند به دفع راحت تر مدفوع کمک نماید.
آلوئه ورا : گیاه آلوئه ورا ماده ای ضد التهاب است که می تواند در رفع اختلالات مقعد موثر باشد. استفاده از ژل آلوئه ورا میتواند به دفع راحت تر مدفوع کمک ویژه ای نماید.
وازلین : استفاده از وازلین درمان قطعی نیست، اما با چرب کردن مقعد میتوان از کشیدگی عضلات مقعد در اثر یبوست پیشگیری کرد.
https://darman.clinic/%d8%a8%d9%88%d8%a7%d8%b3%db%8c%d8%b1-%d8%af%d8%a7%d8%ae%d9%84%db%8c
عمل جراحی بواسیر (هموروئید) چگونه است؟
بواسیر یکی از انواع بیماریهای مزمن است که هر چند وقت یکبار عود کرده و علائم آن به تدریج شدیدتر شده و می تواند با درد شدید؛ خونریزی، خارش و سوزش همراه باشد. این بیماری با درمان های خانگی و دارویی درمان نمیشود، و تنها راه برطرف کردن این عارضه روشهای جراحی است. برای جراحی هموروئید تکنیک های مختلف درمان شامل لیزر، استاپلر، رابربند، اسفنکتروتومی داخلی-جانبی و هموروئیدکتومی وجود دارد. اما همه تکنیک ها تاثیرگذاری یکسان ندارند و معایب و مزایای مختلفی دارند. برای اطلاعات تکمیلی تا انتهای این مطلب همراه ما باشید.
نگاهی به بیماری بواسیر
بیماری بواسیر یا همان هموروئید شایع ترین بیماری مقعدی است که در اثر اتساع، تورم و یا گشاد شدن دیواره عروق در این ناحیه ایجاد میشود. علت این بیماری فشار و کشش شدید عضلات مقعدی است. بواسیر می تواند زندگی فرد را تحت تاثیر قرار دهد و علائمی از جمله درد، سوزش، خارش، خونریزی و .. را ایجاد نماید.
عمل بواسیر
درمان قطعی این بیماری تنها با حذف توده هموروئید امکان پذیر است.عمل هموروئید نیز شامل روشهای مختلف برای برداشت بافت هموروئیدی است. هر یک از این روشها مزایا و معایب خاص خود را دارند. انتخاب روش درمان مناسب میتواند به نتیجه گیری بهتر از درمان و تسریع روند بهبودی کمک ویژه ای نماید. رایج ترین روشهای جراحی هموروئید میتوانیم به این موارد اشاره کنیم:
لیزر
درمان بواسیر با لیزر بهترین روش تایید شده برای درمان این بیماری است. در این روش سرپایی با استفاده از تابش اشعه لیزر توده هموروئید برداشته میشود.
لیزر بدون ایجاد برش و زخم یا خونریزی این بیماری را از بین می برد.در ضمن لیزر هیچ یک از عوارض و مشکلات جراحی های سنتی را نداشته و میتواند در کمتر از نیم ساعت برای همیشه این بیماری را از بین ببرد.
مزایا
از مزیت های درمان با این روش می توانیم به این موارد اشاره کنیم:
- درمان سرپایی بدون نیاز به بستری در بیمارستان
- بدون درد یا خونریزی
- بدون نیاز به دوران نقاهت
- صرفه جویی در زمان و هزینه ها با حذف هزینه بیمارستان
- نتیجه گیری از درمان
هموروئیدکتومی
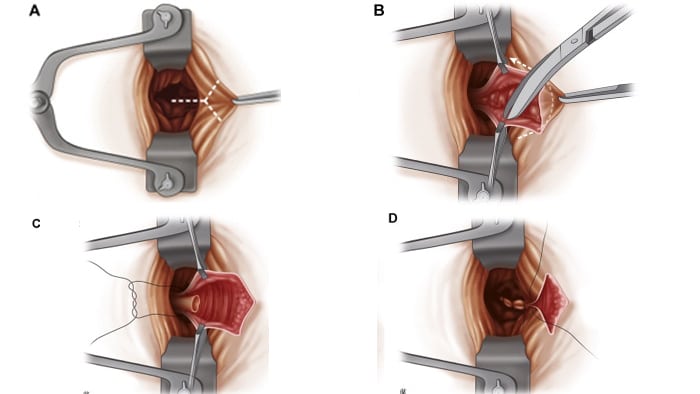
به زبانی ساده می توان گفت هموروئیدکتومی، به جراحی برداشت بافت هموروئیدی گفته می شود. این روش جراحی برای درمان هموروئیدهای درجه ۳ و ۴ کاربرد دارد. این روش درمان بواسیر به دو طریق زیر انجام می شود.
- هموروئیدکتومی بسته : از هموروئیدکتومی بسته بیشتر برای درمان هموروئید های نوع داخلی که عروق داخل مقعد را درگیر نموده استفاده میشود. در این روش برای از بین بردن بافت هموروئیدی بیمار تحت بیهوشی قرار گرفته و پزشک با استفاده از چاقوی جراحی، الکتروکوتر اقدام به برش کرده و بافت هموروئیدی را خارج می کند. در مرحله آخر با استفاده از بخیه زخم ترمیم می شود.
- هموروئیدکتومی باز : این روش جراحی بواسیر مشابه هموروئیدکتومی بسته انجام می شود. با این تفاوت که بعد از خروج بافت هموروئیدی، زخم بخیه زده نمی شود و رها می شود تا به مرور برطرف شود. در مواردی بسته به شرایط بیمار و محل برش پزشک از ترکیبی از روش باز و بسته استفاده می نماید.
عوارض هموروئیدکتومی
هموروئیدکتومی یکی از روشهای موثر برای درمان این بیماری است، اما به دلیل عوارض متعدد و جدی مثل خطر آسیب به اسفنکتر و بی اختیاری و یا عفونت انجام آن توصیه نمیشود!
از عوارض احتمالی درمان با این روش میتوانیم به این موارد اشاره کنیم:
- درد،
- خونریزی
- احتباس ادرار/عفونت مجاری ادراری
- نهفتگی مدفوع،
- عفونت
- بی اختیاری مدفوع
- تنگی مقعد
عمولاً بیمار پس از عمل به یک هفته استراحت نیاز داشته و زخم جراحی بعد از طی ۴ الی ۶ هفته به طور کامل بهبود مییابد.
استاپلر یا هموروئید پکسی
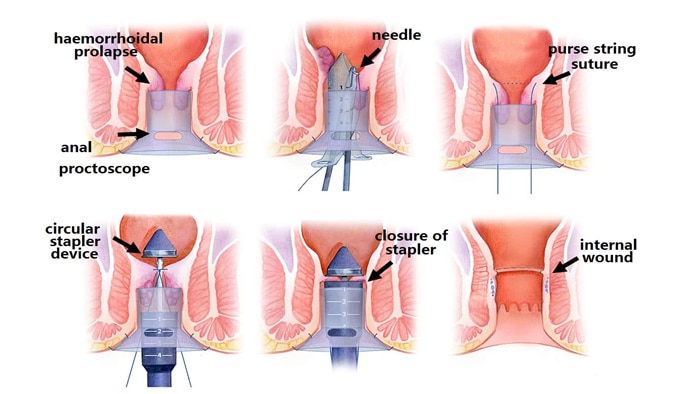
استاپلر یکی دیگر از روش های جراحی هموروئید داخلی است که با نام هموروئیدوپکسی نیز شناخته میشود. هموروئیدکتومی استاپلر بیشتر در بیماران مبتلا به هموروئید درجه ۲،۳ و ۴ کاربرد دارد. در طول هموروئیدکتومی منگنه، از یک دستگاه منگنه دایرهای برای بریدن یک حلقه محیطی از بافت هموروئید اضافی استفاده میشود، در نتیجه هموروئیدها را به موقعیت طبیعی خود در کانال مقعدی برمیگرداند.
استفاده از استاپلر باعث قطع جریان خون در هموروئید می شود. بنابراین بعد از چند روز این بافت خشک شده و از بین می رود.
عوارض هموروئید پکسی
مهمترین مشکل هموروئید پکسی احتمال بالا برای عود مجدد این بیماری است. تقریبا ۶۰% از بیمارانی که با این روش درمان شده اند، مجبور هستند مجدد با یک روش جراحی دیگر درمان شوند. از دیگر عوارض بعد از این روش جراحی بواسیر میتوانیم به این موارد اشاره کنیم:
- درد شدید
- احتمال عود مجدد
- عفونت
- تنگی مقعد
- خونریزی
- بی اختیاری مدفوع
رابربند
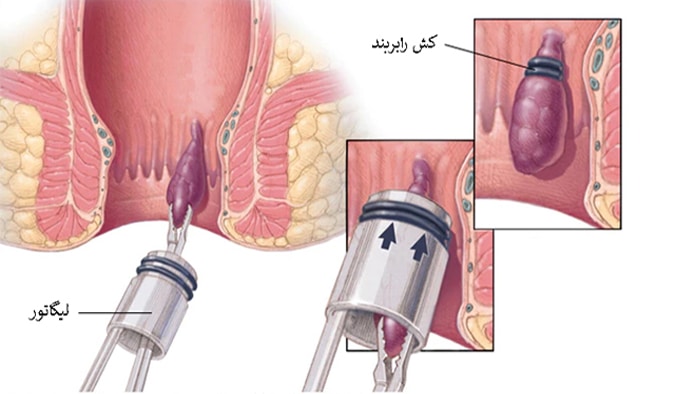
رابربند یکی از روشهای قدیمی درمان این بیماری است، این روش جراحی سرپایی و بدون نیاز به بیهوشی است. رابربند شامل بستن یک نوار لاستیکی در اطراف پایه هموروئید و در داخل راست روده است. این نوار پلاستیکی جریان گردش خون در بافت را قطع می کند و هموروئید در عرض چند روز خشک شده و از بین می رود.
عوارض رابربند
این روش جراحی سرپایی است و این مورد یک امتیاز ویژه محسوب می شود. ولی بیماران از درد شدید رابربند شکایت دارند. از روزی که رابرند بسته میشود، تا از بین رفتن هموروئید حدود ۴ الی ۵ روز زمان نیاز است. بیماران اظهار دارند که در این چند روز درد شدید را تحمل می کنند. از دیگر معایب درمان با این روش می توانیم به این موارد اشاره کنیم:
- خونریزی
- بی اختیاری مدفوع
- احتمال عود مجدد بیماری
- عفونت
- درد شدید
مراقبت بعد جراحی بواسیر
با انجام برخی مراقبت ها می توان عوارض و خطرات بواسیر را به حداقل کاهش داد و یا از آنها جلوگیری نمود. به علاوه رعایت این نکات می تواند نتیجه درمان را تضمین کرده و مانع از عود مجدد بواسیر گردد. برخی از مهمترین درمان های بعد از عمل جراحی بواسیر به این شرح است :
- مصرف فیبر : فیبر ماده ای مغذی و موثر در درمان یبوست است. فیبر در دو نوع محلول در آب و محلول در چربی یافت می شود. بدن انسان قابلیت هضم فیبر را ندارد. در نتیجه این ماده در روده ها تجمع کرده و موجب افزایش حجم مدفوع می شود. فیبر را می توان در سبزیجات، میوه ها و غلات یافت.
- آب کافی : مصرف آب به میزان کافی می تواند موجب نرم نمودن مدفوع شود. که این امر در جلوگیری از یبوست موثر است. هیدراته نگه داشتن بدن در خروج سریعتر سموم از بدن نیز موثر است. برای این منظور می بایست، هر فرد در طول روز حداقل ۸ لیوان آب بنوشد.
- حمام سیتز : قرار دادن ناحیه کفل در لگن و یا آب درمانی می تواند به بهبود سریعتر زخم کمک نماید. استفاده از حمام سیتز در پیشگیری از عفونت نیز موثر است. برای افزایش تاثیر این روش می توان مقداری جوش شیرین به آن افزود.
- داروها : معمولاً پزشک بعد از عمل مصرف برخی داروها مانند مسکن و آنتی بیوتیک را برای جلوگیری از درد و عفونت توصیه می کند.
- ورزش : انجام ورزش و تحرک می تواند به افزایش گردش خون، بهبود عملکرد روده و درمان سریع تر زخم کمک نماید. برای این منظور انجام ورزش های سبک نظیر پیاده روی توصیه می شود. از انجام ورزشهای سنگین مثل وزنه برداری و بدنسازی بپرهیزید.
- مراقبت از زخم : برای مراقبت از زخم ضمن رعایت بهداشت مقعد بدون زیاده روی، می توانید هنگام نشستن از یک بالش نرم دوناتی شکل استفاده نمایید.
- تعویض مرتب پانسمان : به منظور جلوگیری از عفونت زخم، تعویض مرتب پانسمان توصیه می شود.
https://darman.clinic/%d8%ac%d8%b1%d8%a7%d8%ad%db%8c-%d8%a8%d9%88%d8%a7%d8%b3%db%8c%d8%b1